Gruppe 2:
PH assoziiert mit Linksherzerkrankungen
Definition
Die PH-Gruppe 2 der WHO- und Nizza-Klassifikation aufgrund einer Linksherzerkrankung (LHD) gilt als die häufigste Form der PH.1
Hämodynamischen PH-Definitionen bei der PH-Gruppe 2 (PH-LHD):1 | |
|---|---|
Mittlerer Pulmonalarteriendruck (mPAP) | > 20 mmHg |
Pulmonalarterienverschlussdruck (PAWP) | > 15 mmHg |
Isolierte postkapilläre pulmonale Hypertonie (IpcPH) | PVR ≤ 2 WU |
Kombinierte post- und präkapilläre PH (CpcPH) | PVR > 2 WU |
Klassifikation
Die PH-LHD unterliegt einer komplexen Pathophysiologie.1,2 Zu den verursachenden Mechanismen gehören erhöhter Füllungsdruck in der pulmonal-venösen Zirkulation, pulmonale Vasokonstriktion, Permeabilitätsstörungen und pulmonalvaskuläres Remodeling.3,4
Die WHO-Klassifikation unterteilt die PH-Gruppe abhängig von der zugrunde liegenden Herzerkrankung:1,4,5
Herzinsuffizienz
mit erhaltener Ejektionsfraktion (HFpEF)
mit reduzierter Ejektionsfraktion (HFrEF) oder mäßiggradig reduzierter Ejektionsfraktion (HFmrEF)
Herzklappendefekte
Kongenitale/erworbene kardiovaskuläre Erkrankungen, einhergehend mit postkapillärer PH (IpcPH, CpcPH)
CAVE: Bei LHD-Patientinnen und -Patienten kann eine PH auch aufgrund anderer Ursachen auftreten, etwa durch eine nicht detektierte CTEPH oder PAH. In diesen Fällen ist die Differenzialdiagnostik und Therapie in einem PH-Expertenzentrum notwendig.1
Epidemiologie und Risikofaktoren
Mit einem Anteil von 65–80 % stellt die PH-LHD die häufigste Unterform der PH dar.1,2,4 Dies ist auf die hohe Inzidenz von kardiovaskulären Erkrankungen zurückzuführen: Im Jahr 2013 wurden weltweit 61,7 Millionen Fälle von Herzinsuffizienz verzeichnet.1 In Europa sind mehr als 80 % dieser Patientinnen und Patienten über 65 Jahre alt.1
Je nach Form der Herzinsuffizienz (HI) variiert die Häufigkeit einer PH:1
HI mit erhaltener Ejektionsfraktion (HFpEF):
50 % der Fälle entwickeln eine IpcPH oder CpcPH, welche als häufige HI-Komplikation gelten. Die HFpEF tritt insbesondere bei älteren Frauen auf.Schwere und symptomatische Mitralklappeninsuffizienz:
60–70 % sind von einer PH betroffen.
Symptomatische Aortenerkrankung:
50 % der Patientinnen und Patienten erkranken zusätzlich an der PH.
Die nachfolgende Tabelle zeigt verschiedene Faktoren und ihren Einfluss auf das mögliche Auftreten einer PH-LHD:
Feature | PH-LHD unlikely | Intermediate probability | PH-LHD likely |
|---|---|---|---|
Age | < 60 years | 60–70 yeards | >70 years |
Obesity, hypertension, dyslipidaemia, glucose intolerance/diabetes | No factors | 1–2 factors | >2 factors |
Presence of known LHD | No | Yes | Yes |
Previous cardiac intervention | No | No | Yes |
Atrial fibrillation | No | Paroxysmal | Permanent/persistent |
Structural LHD | No | No | Present |
ECG | Normal or signs of RV strain | Mild LVH | LBBB or LVH |
Echocardiography | No LA dilation E/e′ <13 | No LA dilation Grade <2 mitral flow | LA dilation (LAVI >34 mL/ m2) Grade >2 mitral flow |
CPET | High VE/VCO2 slope No EOV | Elevated VE/VCO2 EOV | Mildly elevated VE/VCO2 slope |
cMRI | No left heart abnormalities | LVH |
Tab. 1: Wahrscheinlichkeiten einer Linksherzerkrankung als Ursache einer PH, bezogen auf den Phänotyp der Patientinnen und Patienten. Modifiziert nach 1.
Klinische Charakterisierung, Schweregrad und Prognose
Generell sind die Symptome der PH unspezifisch.1 Zusätzlich können sich Anzeichen einer PH und Symptome einer LHD gegenseitig überlagern, wie etwa die Belastungsdyspnoe und periphere Ödeme.1
Pulmonale Stauungszeichen sowie ein Pleuraerguss sprechen eindeutig für eine PH infolge einer LHD.1
Erhöhte PAP- und PVR-Werte sind mit einer erhöhten Krankheitslast und schlechter Prognose assoziiert.1
Patientinnen und Patienten mit einer LHD, PH und rechtsventrikulärer (RV)-Dysfunktion sind nicht selten und haben eine hohe Mortalitätsrate.1,2 Die Prognose verschlechtert sich mit zunehmendem Schweregrad der Grunderkrankung.1
Besondere Vorsicht gilt bei einem PVR > 5 WU, was auf eine schwerwiegende präkapilläre Komponente hindeutet.1,4 In diesem Falle ist eine sofortige Überweisung an ein PH-Expertenzentrum notwendig.1
Den höchsten prädiktiven Wert für die Mortalität hat die Einteilung nach WHO-Funktionsklassen (WHO-FC).1
Class | Descriptiona |
|---|---|
WHO-FC I | Patients with PH but without resulting limitation of physical activity. Ordinary physical activity does not cause undue dyspnoea or fatigue, chest pain, or near syncope |
WHO-FC II | Patients with PH resulting in slight limitation of physical activity. They are comfortable at rest. Ordinary physical activity causes undue dyspnoea or fatigue, chest pain, or near syncope |
WHO-FC III | Patients with PH resulting in marked limitation of physical activity. They are comfortable at rest. Less than ordinary activity causes undue dyspnoea or fatigue, chest pain, or near syncope |
WHO-FC IV | Patients with PH with an inability to carry out any physical activity without symptoms. These patients manifest signs of right HF. Dyspnoea and/or fatigue may even be present at rest. Discomfort is increased by any physical activity |
PH, pulmonary hypertension; WHO-FC, World Health Organization functional class.
Tab. 2: WHO-Funktionsklasse (WHO-FC) der pulmonalen Hypertonie (PH). aFunktionelle Klassifizierung der PH, modifiziert nach der New York Heart Association (NYHA) gemäß WHO 1998. Modifiziert nach 1.
Diagnostik
Den diagnostischen Algorithmus finden Sie hier.1
Bei Patientinnen und Patienten mit LHD, Verdacht auf PH mit Hinweisen auf eine schwerwiegende präkapilläre Komponente und/oder Markern einer RV-Dysfunktion ist eine Überweisung an ein PH-Expertenzentrum für die diagnostische Abklärung notwendig.1,4
Diagnostik
Echokardiographie: Nicht invasives Verfahren zur Diagnose der PH, insbesondere assoziiert mit LHD.1–3 → für Parameter bitte hier klicken.
Rechtsherzkatheter (RHC): Goldstandard für die PH-Diagnose und Klassifizierung.1–4,6 → für Parameter bitte hier klicken.
Elektrokardiogramm (EGK): Abweichungen im EKG können auf eine LHD hinweisen.1 → für Parameter bitte hier klicken.
Röntgenthoraxaufnahme: Anzeichen einer LHD, PH und pulmonale Ödeme können detektiert werden.1 → für Parameter bitte hier klicken.
Weitere Untersuchungen: Sechs-Minuten-Gehtest, hämatologische, immunologische sowie Biomarker-Tests (BNP/NT-pro-BNP).1
Zur Unterscheidung zwischen PH-Gruppe 1 und PH-Gruppe 2 kann folgender Algorithmus zur Differentialdiagnostik angewendet werden (Abb. 1).
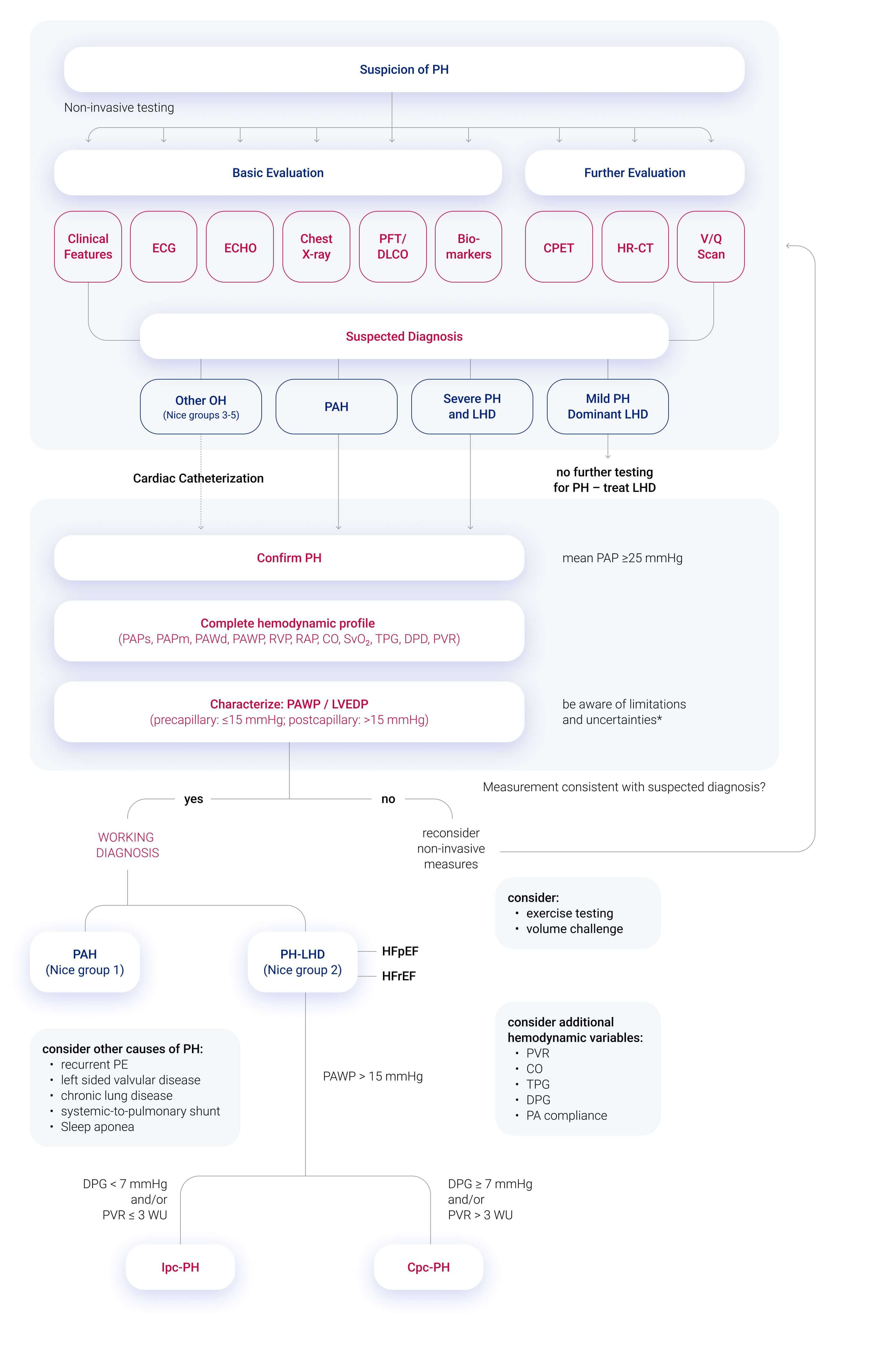
Abb. 1: Differentialdiagnostik zwischen PH-Gruppe 1 und PH-Gruppe 2. Modifiziert nach 1, 4.
Weiterführende Informationen zur Diagnostik finden Sie hier. Eine ausführliche Beschreibung in den aktuellen ESC/ERS-Leitlinien (2022) zur PH.1
Therapie
Die Therapie der PH-LHD ist abhängig von der zugrunde liegenden Ursache und dem Schweregrad der LHD, PH und RV-Dysfunktion.2 In der klinischen Praxis wird PH-HFpEF häufiger als PAH fehldiagnostiziert und – konträr zu den Leitlinien – mit PAH-spezifischen Arzneimitteln therapiert.2 Daher stehen eine umfassende Diagnostik und eine optimierte Behandlung der Grunderkrankung im Fokus.1,2 Das Hauptziel bei der linksventrikulären HI liegt darin, den linksventrikulären enddiastolischen Druck (LVEDP) zu senken.2 Bei einer HFpEF ist die Erhaltung der RV-Funktion besonders relevant, um die Prognose zu verbessern.1
Neben der spezifischen Behandlung der Grunderkrankung können bei einer Flüssigkeitsretention Diuretika eingesetzt werden.1,2,4
Es wird empfohlen, bei CpcPH, RV-Phänotyp und/oder PVR > 5 WU die Patientinnen und Patienten in ein PH-Expertenzentrum zu überweisen.1,4 Dort erfolgt eine individuelle Therapiefestlegung, präferenziell mit Einschluss in randomisierte klinische Studien.4
Kein Einsatz von PAH-spezifischen Arzneimitteln
ERA (z. B. Bosentan, Macitentan), PDE5i (z. B. Sildenafil) und sGC (z. B. Riociguat), PCA (z.B. Iloprost) und PRA (z. B. Slexipag) sind für PH-LHD nicht zugelassen.1,2,4
Laufende klinische Studien (z. B. Riociguat) haben bisher keine Wirksamkeit bzw. eine schädliche Wirkung, etwa periphere Ödeme oder kardiale Dekompensation, gezeigt, z. B. Bosentan bei HFrEF/HFpEF mit PH.1,2,4
HFpEF mit CpcPH: Limitierte Daten aus klinischen Studien, Fallserien und Registern suggerieren positive Effekte für PDE5i, eine generelle Empfehlung kann jedoch nicht ausgesprochen werden.1
HFpEF mit IpcPH: PDE5is (Sildenafil) werden ausdrücklich nicht in den Leitlinien empfohlen.1,4
Eine ausführliche Beschreibung des therapeutischen Algorithmus ist in den aktuellen ESC/ERS-Leitlinien (2022) zur PH zu finden.1
Verdacht auf PH assoziiert mit Linksherzerkrankungen?
Bei Verdacht auf PH-LHD nutzen Sie unseren Expertenfinder und kontaktieren Sie unsere PH-Experten direkt hier auf der Plattform oder ein PH-Expertenzentrum in Ihrer Nähe.

BNP/NT-proBNP: Brain natriuretic peptide/ N-terminales pro-BNP
CpcPH: Kombinierte post- und präkapilläre pulmonale Hypertonie
CTEPH: Chronisch thromboembolische pulmonale Hypertonie
EF: Ejektionsfraktion
ERA: Endothelin-Rezeptor-Antagonist
ERS: European Respiratory Society
ESC: European Society of Cardiology
EKG: Elektrokardiogramm
HFpEF, LVEF: Herzversagen mit erhaltener linksventrikulärer Ejektionsfraktion
HFmrEF: Herzversagen mit geringgradig eingeschränkter Ejektionsfraktion
HFrEF: Herzversagen mit reduzierter Ejektionsfraktion
HI: Herzinsuffizienz, -versagen
IpcPH: Isolierte postkapilläre pulmonale Hypertonie
LHD: Linksherzerkrankungen
LVEDP: Linksventrikulärer enddiastolischer Druck
mPAP: Mittlerer Pulmonalarteriendruck
PAH: Pulmonale arterielle Hypertonie
PAWP: Pulmonalarterienverschlussdruck
PDE5i: Phosphodiesterase-5-Inhibitoren
PH: Pulmonale Hypertonie
PH-LHD: Pulmonale Hypertonie infolge einer Linksherzerkrankung
PVR: Pulmonalvaskulärer Widerstand
RHC: Rechtsherzkatheteruntersuchung
RV: Rechtsventrikulär
sGC: Stimulatoren der löslichen Guanylatzyklase
WHO: World Health Organization
Humbert M et al. Eur Heart J 2022; 43(38): 3818–3731.
Rosenkranz S et al. Eur Heart J 2016; 37(12): 942–954.
https://www.medcram.de/pdfs/Skowasch-Pizarro-Pulmonale-Hypertonie.pdf (letzter Zugriff 05.04.2024)
Rosenkranz S et al. Herz 2023; 48(1): 23–30.
DGPK, S2k-Leitlinie Pulmonale Hypertonie, Version 3.0, Stand 29.04.2020, verfügbar unter: https://register.awmf.org/de/leitlinien/detail/023-038 (letzter Zugriff am 08.04.2024).
Schmidt AG and Pieske B. Dtsch Med Wochenschr 2005; 130: 1208–1212.
Spyridopoulos I. Herzkatheteruntersuchung, verfügbar unter: https://bilder.buecher.de/zusatz/20/20792/20792290_lese_1.pdf (letzter Zugriff am 08.04.2024).